张西峰医生的科普号
- 精选 了解脊柱健康知识
 张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心4311人已观看
张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心4311人已观看 - 精选 腰椎间盘突出挂什么科
 张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心4421人已观看
张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心4421人已观看 - 医学科普 脊柱是人的根
 张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心3946人已观看
张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心3946人已观看 - 医学科普 什么是脊柱和脊椎以及脊梁骨,甚至腔骨。
 张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心1406人已观看
张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心1406人已观看 - 引用 颈椎椎管前路减压手术一定能获得良好的治疗结果吗?
男,66岁。2020年7月28号做颈椎因为走路不稳实施前路手术。术前不用手杖,术后一个月感觉非常好,术后一个月以后逐渐感觉又双下肢大腿疼痛,有时候凉,有时候发烧。双腿肌肉憋胀。小便有憋不住的感觉。双腿经常抽搐。上楼有腿发软的感觉,下楼没有问题。现在患者日常活动需要带一个手杖,防止摔倒。目前治疗口服麦滋林B1B12。 术前颈椎核磁 小窗口核磁所见。 术后半年。 术后半年。 术后半年核磁小窗口。 术后一年核磁和大体像 术后一年核磁小窗口所见。 讨论 从核磁影像上看到脊髓完全减压。即使这样,患者术后一个月临床症状逐渐加重,不好用影像学检查来解释。只能认为是即使没有外在的压力,脊髓本身的病变在恶化。 所以脊柱内镜下微创手术减压后,出现同样的表现也可以理解。
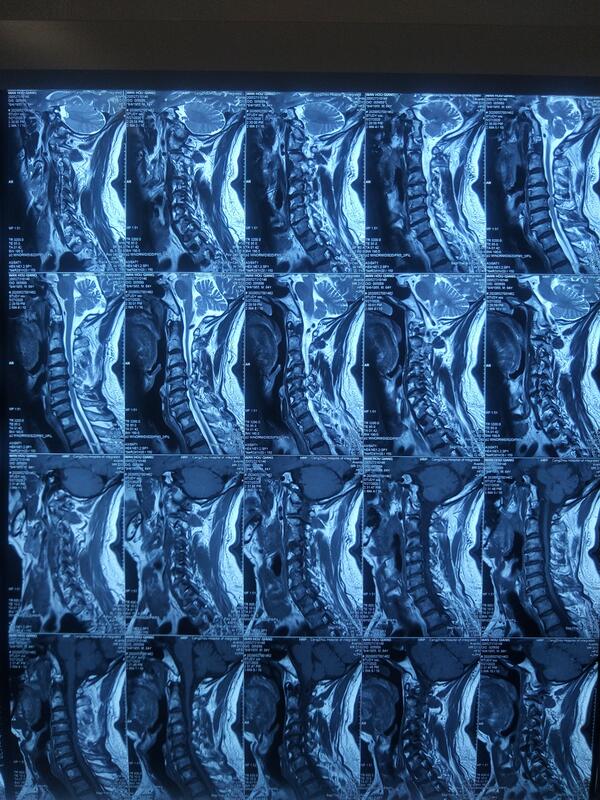 张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心2294人已读
张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心2294人已读 - 病例数据库 腰34腰45发育性椎管狭窄微创手术,昨天术后患者今感觉良好,术中患者配合良好。患者就诊体验满意。
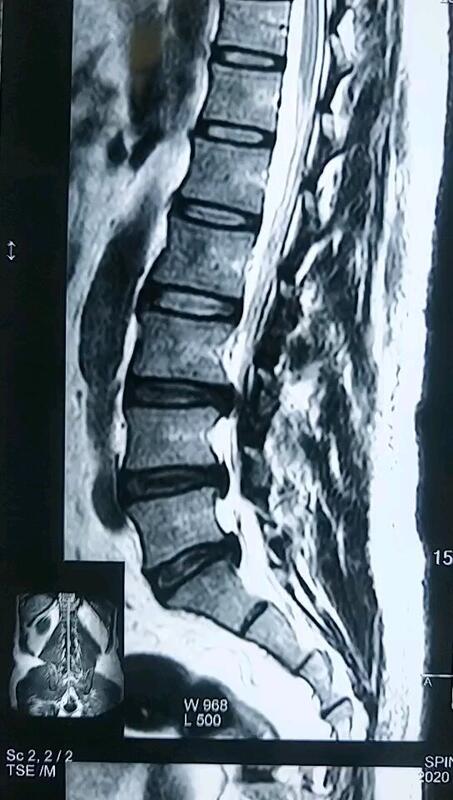 张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心1975人已观看
张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心1975人已观看 - 引用 求医问药手术秘籍:第一如何选手术医生
做手术无非几个考虑因素。第一安全无论如何微创手术也要比开放手术安全。第二就是风险,手术越大风险越大,所以无论如何微创手术要比开放手术风险小。第三是疗效,疗效是以医生手术的数量为基础的,无论如何医生微创手术的数量经验要远远大于开放手术的经验,所以疗效一般是相当的,甚至于微创手术疗效要高于开放手术。第四翻修率和返修手术的难度,回顾性统计,我们的微创手术后翻修率在百分之一左右,一般开放的手术大概在百分之六左右。而且微创手术的翻修要明显比开放手术的翻修容易简单,许多人都能完成,而开放手术的翻修非常困难,不是一般人能完成的手术。第五费用,可以问问医保局。最后一个问题,为什么你把微创手术做得这么好,而许多大医院都在做开放手术呢?这与医生的年龄与医院的地位与医学的发展相关。大医院一般都是教学医院,他肩负着医学创新的职责,他们是牛医院的牛医生,他们年富力强,拥有最好的医疗条件,肩负创新的责任和培养年轻医生的责任。缺点是许多医生属于初生牛犊不怕虎,属于人生的上升期,需要创立和建立自己的品牌。遇到病例喜欢创新使用新设备使用新器械,容易产生过度治疗的病例和并发症的病例,大医院设备好,科室齐全人才多,出现了并发症,一般都能进行很好的补救。我属于老牛医生。什么样的病例也都见过,他们创新的的许多新技术也都首先使用过。我知道里边的深浅,我没有SCI的压力,所以我只追求病人的安全和疗效。我只追求微创手术的极致和病人的安全,因此许多他们开放的手术,我都是用微创手术实施的。第一安全第二疗效还可以,手术后返修率不是太高,如果疗效不好我早就不用了。这是我和他们的区别,时间证明我的选择是对的,从我门诊的数量和手术的数量都可以看出来,我们的病人来自于全国各地,来自于许多大医院的牛医生要开刀手术的病例。医患关系其实是一种缘分的关系。如果我能帮到你,那是我们的缘分,如果帮不到我们,缘分还不够,下回再见。希望你能遇见比我还好的能给你用更小创伤的方法治疗的医生,希望你的治疗过程顺利。顺致早日康复
张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心22人已购买 - 精选 82岁C45受压脊髓型颈椎病。查体行走不稳,双下肢无力,采棉花样感觉。术前术后对照
 张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心4166人已观看
张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心4166人已观看 - 医学科普 腰椎疾病内固定曾经被认为是金标准,那么长期随访结果如何?出现问题如何补救?
腰椎疾病,比如腰椎管狭窄、腰椎退行性滑脱一般认为融合手术天经地义。那么长期结果如何?以下举例说明。最近短期接受了几例腰椎融合手术的患者,都是融合术后相邻节段出现了问题。第一例患者女性 76岁,5年前,因为腰椎管狭窄我给做了双节段减压融合、融合、固定手术。一年前再次出现了腰腿痛的症状。检查发现,相邻节段出现了继发性椎管狭窄、椎间盘突出。2019年6月取出了原来的固定器,6月后症状加重无法缓解,术前左足无法背伸,肌力2级。2019-12-实施了脊柱内镜下椎管扩大手术,术后左足肌力恢复正常。2019-6取出内固定取出内固定后进行核磁检查腰34明显狭窄脊柱内镜下彻底进行了椎管减压另一例患者男性 56岁,10年前,因为腰椎间盘突出症,实施了彻底的融合手术。为了避免相邻节段的退行性变,棘突间实施了Coflex非融合固定。2月前,出现了剧烈的右下肢症状,检查发现。相邻节段节段退行性变,腰椎间盘突出。可见预防相邻节段的措施并没有阻止相邻节段的退行性变。第一次的手术切口14厘米相邻椎间盘偏右侧突出手术步骤:穿刺,建立通道手术的取出标本。术后症状完全康复,患者第二天出院。如何补救?大致有两种方法。第一种,使用各种方法,继续向上减压、融合、固定。第二种,相邻节段脊柱内镜下单纯减压,给患者一次机会。看看以后如何发展。再根据情况决定是否融合、固定。第二例患者实施脊柱内镜单纯减压后,50天对侧再次出现了,腰椎间盘突出的症状。患者根据第一次的经历,决定再次实施了脊柱内镜减压手术。目前在观察中。椎弓根内固定技术是西方的技术。它是脊柱外科技术的进步,给许多的患者缓解了脊柱疾病带来的痛苦。但是,把许多的脊柱疾病过度治疗了。就比如,有的腰椎间盘突出症,在患者一劳永逸的要求下被根治。其实腰椎之间是活动的,才符合人体的生理状态。对于能不融合的脊柱,不融合才是硬道理。融合有过度治疗之嫌疑。有悖于中国人“身体发肤受之于父母,不要轻易毁损”的理念。对于如何把握融合的尺度,需要患者和医师改变治疗理念,医师改变治疗方法。我认为单纯腰椎间盘摘除、椎管减压,椎体之间保留的活动度,它就是非融合手术。我已经有300多例的单纯脊柱内镜减压治疗腰椎管狭窄的病例,随访期间返修率在完成4000例脊柱内镜手术的经验之前,约是6%。当我做到4000多例之后,这个返修率是约5%。退行性腰椎滑脱,单纯脊柱内镜减压治疗之后,随访期间的返修率约是8.3%。这就说明单纯脊柱内镜减压手术后,90%以上的患者可以避免了如上的融合手术,及其晚期的返修手术。因此我建议:如果不是峡部裂腰椎滑脱,我不主张首先使用融合的方法治疗腰椎管狭窄、腰椎退行性滑脱。以上是专家个人观点,仅供参考
张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心7246人已读 - 医学科普 放射科报告单不是证明腰椎间盘突出手术是否干净的证据,不要被放射科的报告单吓坏了!
张西峰 范恒华现在的脊柱内镜微创手术越来越多。面对术后的残余症状和放射科医生的报告单,患者不免留有疑惑,我的手术是不是没有做干净呀?今天面对这个疑惑,从从四个方面解答大家的问题。一、 我们先看一下某位患者的术前术后核磁共振轴位片(如下图)。这个患者的术前诊断是腰4-5椎间盘突出,手术中从腰4-5椎间隙偏下的位置,取出了一块6×20mm大小的游离物以及其他突出组织。从术前轴位片上看(如图1),右侧腰45神经根有明显的受压,周围的椎间盘是向后脱出,压迫的范围达到了15mm。从术后的片子看(如图2),右侧的盘黄间隙已经能够看出来了,说明突出椎间盘被摘除了,但是从这个片子上看,后纵韧带依然有一定的突出膨隆,椎体后缘的后纵韧带没有恢复到对侧一样的水平,这是为什么呢?图1. 腰椎间盘突出术前的核磁共振图片。图2. 腰椎间盘突出术后的核磁共振图片。这是因为:首先,椎间盘突出不是一天两天的事情,它是日积月累数年时间才达到突出压迫神经的程度,因此椎体的后缘、终板的后份、纤维环的后份等等已经形成结构性的突出隆起, 加上游离的椎间盘一起对神经根造成了压迫,产生了临床症状。其次,腰椎间盘摘除手术的机理。目前椎间盘摘除手术的机理,无论开放手术还是微创手术都是一样的。即术中通过各种手段切除突出的压迫神经的椎间盘组织,不管是突出或是游离的椎间盘,并对周围的可见残余物进行清理。但是手术无法按照对侧正常解剖进行组织的整理。第三,后纵韧带结构,后纵韧带是维持相邻阶段椎体连接和稳定的强力韧带结构,受到突出椎间盘的挤压后,会向后方退变松弛而形成突出样改变。术中把突出挤压的椎间盘切除后,有时为了减少脊柱不稳,保留了后纵韧带。尤其是中青年人,故突出的椎间盘虽然切除了,但后纵韧带由于前期的受挤压和松弛等原因,尚未恢复至正常。其完全恢复至正常需要一段时间,此时术后影像能看到后纵韧带的突出阴影,就是俗话说的“吃葡萄不吐葡萄皮”会误以为仍有突出。但是仔细观察,在后纵韧带与椎体之间已经有了空隙。只有老年人、有游离到后纵韧带后方的或后纵韧带有骨化的,术中才考虑切除后纵韧带。摘除游离的椎间盘后会在局部产生一个空腔,这个空腔被正常的神经组织复位所占领,或被积血水肿组织共同占领。此时,原有压迫大多已经解除,患者的感觉会缓解或明显轻松。随着时间的发展,血肿等吸收感觉会越来越好。第四,医生不能像把推倒的积木重新整理一样,进行椎间盘突出的治疗,这是不可能的。医生手术中是要摘除压迫神经的突出游离组织,缓解患者的疼痛,而不是为了术后影像学上更像正常的结构。手术最主要的流程是摘除突出挤压神经的组织,是切除,而不是重建。手术的目的是解除对神经的压迫,而不是恢复或者重建正常的解剖结构。况且手术对正常组织本身就是一个损伤,切除的越大对组织创伤越大,恢复越困难。因此我们无法期待放射科医生的报告单告诉我们,术前你是椎间盘突出,术后你是一个正常椎间盘了。二、在你的申请单上,如果注明了做过手术,术后的报告单是腰椎间盘突出术后改变,这个容易理解。但如果说你在申请单上没有注明你做过手术,放射科医生的报告单上依然会写着腰椎间盘突出。拿着这样的报告单,患者就非常疑惑,我不是做了手术了,为什么放射科医生还是写着腰椎间盘突出?我们拿汽车轮胎类似我们腰椎间盘打比喻。橡胶制成的轮胎和我们的腰椎间盘突出一样,也是一个逐渐缓慢退变老化的过程,两者的区别是人的椎间盘有一定的自我修复能力,因此有的患者椎间盘突出的临床症状,能得到一定程度的缓解。但是椎间盘的退变和轮胎的老化是一样的,是不可逆转的过程,任何一个路人面对一个老化的轮胎,结论是这是一个旧轮胎了。当一个修补师傅把煞气的轮胎修理好以后,路人仍会说这是一个旧轮胎,对于破损部位的修补,并不能改变整个轮胎老化的事实。当十个人面对一个美女的照片,因审美观的不同,会给出美丑不一样的结论,当十个放射科医生面对信息量巨大的一张脊柱影像学片子,特别是腰椎间盘突出这种脊柱退行性改变非致命性的疾病,会产生几种不同的描述甚至不同的结果。因此当一个放射科医生写报告的时候,是与完全正常的椎间盘进行比较的,面对一个退变的椎间盘,他关注的是整个椎间盘的退变变化,面对微创而且损伤组织微小、不留痕迹的微创椎间盘摘除术,他有可能看不出你已经做了突出椎间盘的摘除,因此他就写出了令病人和年轻医生困惑的影像学结论。如何避免放射科医生误导临床医生和患者?要求临床医生写申请时,必须注明这个患者是否已经做过手术。患者拿到的报告单是医保报销使用的,不是拿着它来证明临床医生手术是否做得干净的证据。简而言之,报告单是放射科医生这个专业的没有见过患者的非外科人员,面对你椎间盘形成的影像学的一个看法。当一个患者出现了腰椎间盘突出症后,他的腰椎间盘影像学会发生什么样的改变?一旦发生了腰椎间盘突出,它一定有不同程度的脊柱结构的退行性改变。椎体的后缘、椎间盘纤维环的后缘和终板的后缘,都会向后隆起或突出压迫神经根。椎间隙的高度会发生不同程度的塌陷,尤其是老年人。椎间盘突出的原因从组织学上看是整个椎间盘组织发生了脱水龟裂变黄等退行性改变,整个椎间盘的影像在核磁共振像上会显示为低信号,就是有的患者常被告知的那样,你的椎间盘都黑了,你是黑椎间盘了,让患者惶恐不已。黑间盘不是你的间盘黑了,是你的间盘水分下降,在核磁共振影像学上的一般表象。几乎或有的老年人都是黑间盘。如果有的老人家不是黑间盘,说明这个老人家还不够老。这么一说,是不是所有的患者就释然了?临床工作中面对陆陆续续的患者,临床医生无法把这些内情,完完整整慢慢的讲给患者,因此产生了许多许多的误解。这就是临床医生要做科普的重要性,把这些事情都记下来,让大家来看,让大家来进行传播。消除误解,增加理解,降低不必要的紧张,提高临床治疗效果。三、椎间盘摘除术后修复的理念和方法是否成熟了?就像脊柱非融合技术一样,椎间盘摘除术后纤维环修复和人工间盘置换,理念总是那么诱人,现实却很骨感。现实是人工间盘置换手术等非融合手术由于创伤大,疗效无法控制及预测,目前无法实现,现在已经很少有人再做非融合手术了;纤维环修复的探索一直在进行中,但是远远没有我们期待的那样完美。我们共同期待科学理念和技术的进一步发展和完善吧。四、脊柱微创治疗后的术后康复与术前预防康复都很重要。俗话说三分治疗七分养。从手术机理的方面讲,手术部位会产生小的血肿和水肿等等病理改变。会继发产生粘连等等残余的神经症状。正常情况下,在椎间盘上下椎体相对的后缘都是向椎管隆起的一个结构。手术切的再多也无法使这个部位平整光滑如初。反而容易造成结构更多破坏,造成积血粘连等病理改变。医生是为患者治病,尽量减少损伤,不是为了把影像学做的非常漂亮,而增加不必要的损伤,因此手术过程中医生只要把游离的椎间盘摘除出来,基本就可以缓解大多数患者大多数的临床症状,达到治疗的目的了。要重视术后康复和锻炼。这在国外很重视,但在国内还不够。有一个临床试验,选取了100位志愿者进行影像学核磁检查,结果发现大概百分之三四十的人都有结构异常的报告,但是这些人没有临床症状,是不需要任何治疗的正常人。由此可见,影像学上的残留不会产生临床症状。有类似影像学改变的患者完全没有必要忧心忡忡。手术以后体会个人症状缓解的程度,配合康复医生进行康复治疗,绝大多数患者可以恢复正常的生活学习和工作。我们近17年6000多例的数据统计结果显示:90%的患者微创术后都达到优良状态,恢复全负荷的正常工作和生活,有8%左右的患者会有残余症状,但是比术前也轻松许多。只有不到2%的患者,远期可能发生再复发等,需要再次手术,这其中有50%的患者可以微创内镜进行再次补救和返修手术,另一半患者才需要各种融合手术,然后恢复正常生活。就像修补汽车轮胎一样,医生是能力不同的修补匠,不能化腐朽成为神奇。医生不是神,自身也可能会患椎间盘突出疾病,是也可能会感冒的普普通通的人。像修理汽车轮胎,修理之后就的轮胎不能变成新的一样道理,患了腰椎间盘突出,经过医生手术治疗后,也变不了完全正常的一样。只能在原有基础上,改善疼痛不适症状,使其接近正常,或不影响日常生活和工作,并加强与医生沟通注意事项和术后康复。故不要寄希望得病以后医生拯救自己,而是要在没有疾病的时候,就要保持正常的生活状态、生活习惯,保持身体各个系统的正常,让医生没有出手的机会才好。当然,总的来说,脊柱内镜微创手术前途一片光明,它极大的扭转了目前开放手术的各种弊病,让大多数患者不再需要开放手术。祝愿所有的患者都能恢复正常的工作和生活,这是我们医生和患者朋友的共同心愿。
张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心4264人已读
加入的其他科普号
 王翀医生的科普号王翀 主任医师 新疆医科大学第一附属医院 骨科1205粉丝 18.3万阅读
王翀医生的科普号王翀 主任医师 新疆医科大学第一附属医院 骨科1205粉丝 18.3万阅读 闫宇邱医生的科普号闫宇邱 副主任医师 北京裕和中西医结合康复医院 微创脊柱外科304粉丝 21.4万阅读
闫宇邱医生的科普号闫宇邱 副主任医师 北京裕和中西医结合康复医院 微创脊柱外科304粉丝 21.4万阅读 唐翔宇医生的科普号唐翔宇 无职称 好大夫工作室 骨科212粉丝 14.7万阅读
唐翔宇医生的科普号唐翔宇 无职称 好大夫工作室 骨科212粉丝 14.7万阅读 医生集团-北京张西峰医生集团科普号67粉丝 3.1万阅读
医生集团-北京张西峰医生集团科普号67粉丝 3.1万阅读 张西峰团队直播间张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心362粉丝 36.3万阅读
张西峰团队直播间张西峰 主任医师 医生集团-北京 北京爱育华医院 微创脊柱中心362粉丝 36.3万阅读 好大夫工作室科普号357粉丝 31.6万阅读
好大夫工作室科普号357粉丝 31.6万阅读 朱博医生的科普号朱博 医师 医生集团-北京 北京爱育华医院 微创脊柱中心77粉丝 2.8万阅读
朱博医生的科普号朱博 医师 医生集团-北京 北京爱育华医院 微创脊柱中心77粉丝 2.8万阅读 刘彦康医生的科普号刘彦康 医生集团-北京 线上诊疗科65粉丝 2.6万阅读
刘彦康医生的科普号刘彦康 医生集团-北京 线上诊疗科65粉丝 2.6万阅读 杜建伟医生的科普号杜建伟 副主任医师 扬州大学附属医院 骨科3189粉丝 44.9万阅读
杜建伟医生的科普号杜建伟 副主任医师 扬州大学附属医院 骨科3189粉丝 44.9万阅读 李凝道医生的科普号李凝道 主治医师 深圳市罗湖区人民医院 脊柱外科332粉丝 24.8万阅读
李凝道医生的科普号李凝道 主治医师 深圳市罗湖区人民医院 脊柱外科332粉丝 24.8万阅读




